28岁妇女,停经39周,GP,有规律性宫缩,已见红入院。产科检查:宫缩为20~30秒/4~5分,宫高36cm,腹围100cm,胎心音140次/分,LOP,肛查:宫颈消失,宫口开大2cm,有羊膜囊感。目前诊断及处理如何?
第1题:
临产的主要标志是
A.不规则宫缩
B.见红
C.规律性宫缩,阴道流血
D.规律性宫缩,宫颈口扩张
E.规律宫缩渐强+宫口扩张+先露下降
第2题:
孕妇,25岁,初产妇,以“停经40周,下腹痛10小时。”入院。入院后查产科情况:宫高:775px;腹围2450px;骨盆外测量正常。宫缩:10--20s/9--10min;宫缩高峰时,手指按压宫底部肌壁有凹陷。宫缩间歇子宫壁可完全放松。胎心监护正常。阴道检查:头先漏,SO,宫开大150px。
问题:
1、通过上述病例,我们获得的临床信息是什么?初步诊断是?
2、针对目前情况,应该如何处理?
3、如果产妇胎膜已破裂,应该如何处理?
答案:协调性宫缩乏力(低张性宫缩乏力)
1、子宫收缩具有正常的节律性、对称性和极性,但收缩力弱,持续时间短,间歇期长且不规律,宫缩2次/10分钟。当宫缩高峰时,宫体隆起不明显,手指按压宫底部肌壁不坚硬且有凹陷。多属继发性宫缩乏力。常见于中骨盆与骨盆出口平面狭窄、持续性枕横位或枕后位、胎先露下降受阻。
诊断为子宫收缩乏力
2、协调性宫缩乏力??不论是原发性还是继发性宫缩乏力,首先应寻找原因,若发现头盆不称或胎位异常,估计不能经阴道分娩者应及时行剖宫产术;估计能经阴道分娩者,应采取措施加强宫缩。
(1)第一产程:
1)一般处理:①稳定情绪:消除紧张情绪,树立信心,充分调动产妇的积极性;②改善全身状况:鼓励进食,必要时补液,纠正酸中毒及电解质紊乱,用10%葡萄糖液500ml加维生素C?2.0g静脉滴注;③解除膀胱或直肠过度充盈:鼓励产妇解大小便,排尿困难应予导尿,同时针刺合谷、三阴交、太冲等穴位。④初产妇宫口开大4cm、胎膜未破者给予温肥皂水灌肠。
2)加强宫缩:①人工破膜:适用于宫口扩张3㎝、无头盆不称、胎头已衔接者。破膜后,胎头直接紧贴子宫下段及宫颈内口,引起反射性子宫收缩加强,加速产程进展。破膜后宫缩仍不理想,可用缩宫素静脉滴注加强宫缩;②缩宫素静脉滴注:有明显产道梗阻或伴瘢痕子宫者不宜应运。适用于协调性宫缩乏力、宫口扩张3cm、胎心良好、胎位正常、头盆相称者。原则是以最小浓度获得最佳宫缩。将缩宫素2.5U加于5%葡萄糖溶液500ml内,从4~5滴/分开始,根据宫缩强弱进行调整,通常不超过30~45滴/分,维持宫缩时宫腔内压力达50-60mmhg,持续40~60秒、间歇2~3分钟。用缩宫素时,应有专人观察产程进展,监测宫缩、胎心及血压情况。若10分钟内宫缩超过5次,宫缩持续1分钟以上或胎心异常,应立即停止滴注缩宫素。发现血压升高,应减慢滴注速度。由于缩宫素有抗利尿作用,水的重吸收增加,可出现少尿,需警惕水中毒。③地西泮静脉推注:适用于宫口扩张缓慢及宫颈水肿时,地西泮能使宫颈平滑肌松弛,软化宫颈,促进宫口扩张,常用剂量为10mg,间隔4~6小时可重复应用,与缩宫素联合应用效果更佳。
经上述处理,试产2-4小时,产程仍无进展或出现胎儿窘迫征象时,应及时行剖宫产术。
(2)第二产程:若头盆相称出现宫缩乏力,也应加强宫缩。用缩宫素静滴加快产程进展;若胎头双顶径已达棘下,等待自然分娩或行会阴后-侧切加阴道助产;胎头未衔接或出现胎儿窘迫征象,应行剖宫产术。
(3)第三产程:①预防产后出血:当胎儿前肩娩出时,静脉推注麦角新碱0.2mg或静脉推注缩宫素10U,同时给予缩宫素10~20U静脉滴注,使宫缩增强,促使胎盘剥离娩出,子宫血窦关闭。②预防感染:产程延长、破膜时间过长、肛门或阴道检查次数多、手术助产者,均应给予抗生素预防感染。
3、初产妇常规行会阴切开术
第3题:
第一产程是从何时算起
A.有不规律宫缩伴见红
B.有不规律宫缩伴阴道流水
C.有规律宫缩伴见红
D.有规律宫缩伴阴道流水
E.有规律宫缩伴宫颈口扩张
第4题:
第5题:
第6题:
临产的主要标志是
A、不规则宫缩
B、见红
C、规律性宫缩,阴道流血
D、规律性宫缩,宫颈口扩张
E、规律性宫缩渐强+宫口扩张+先露下降
第7题:
临产的主要标志是
A.不规则宫缩;
B.见红;
C.规律性宫缩,阴道流血;
D.规律性宫缩,宫颈口扩张;
E.规律性宫缩并逐渐加强,伴宫颈口扩张和胎先露下降。
第8题:
临产的重要标志是
A、见红,破膜,规律宫缩
B、见红,规律宫缩,宫口开张不明显
C、见红,先露下降,伴尿频
D、规律宫缩,见红
E、规律宫缩,进行性宫口扩张和胎先露部下降
第9题:
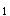 P
P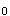 ,妊38周,规律宫缩4小时入院。产科检查:宫口扩张3cm,胎心率140次/分,胎头已衔接。突发抽搐,继之意识消失,血压170/120mmHg,尿蛋白(+++)。应考虑为
,妊38周,规律宫缩4小时入院。产科检查:宫口扩张3cm,胎心率140次/分,胎头已衔接。突发抽搐,继之意识消失,血压170/120mmHg,尿蛋白(+++)。应考虑为第10题: